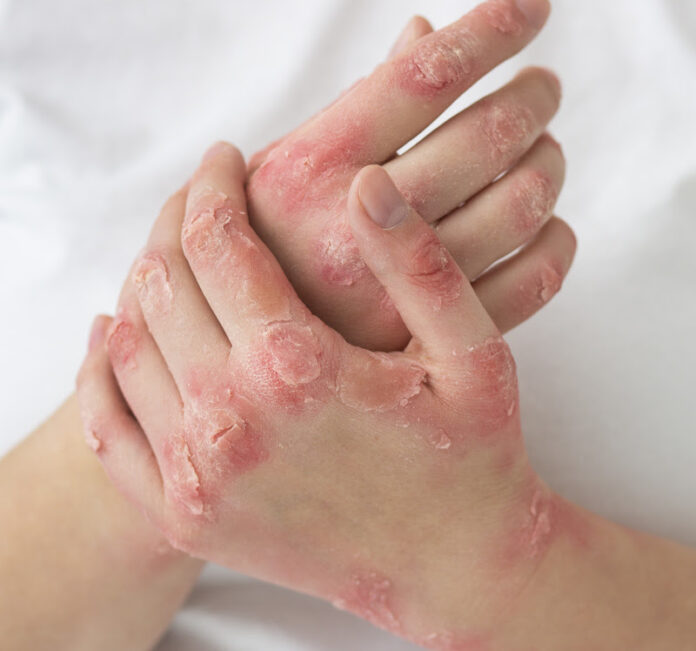
Vermelhidão, descamação, coceira e impactos na autoestima. A psoríase, doença inflamatória crônica de origem autoimune, vai muito além de um problema estético. Para as dermatologistas Dra. Ana Carolina Mitri e Dra. Luciana Mazzutti, do AME Carapicuíba, unidade gerenciada pelo CEJAM (Centro de Estudos e Pesquisas “Dr. João Amorim”) em parceria com a Secretaria de Estado da Saúde de São Paulo (SES/SP), o diagnóstico precoce é essencial para controlar os sintomas, prevenir complicações sistêmicas e reduzir o estigma que ainda cerca a condição.
Um estudo realizado em 2024 pela Sociedade Brasileira de Dermatologia (SBD), que mapeou a frequência das doenças dermatológicas nos atendimentos ambulatoriais no Brasil, mostrou que a psoríase foi o segundo diagnóstico mais frequente, representando 7,1% dos casos. A doença predominou em pacientes de 25 a 59 anos, especialmente em consultas de retorno.
Segundo as médicas, a psoríase acelera o ciclo de renovação das células da pele, causando acúmulo de placas espessas, avermelhadas, descamativas e pruriginosas, que afetam diretamente a qualidade de vida. Embora não seja contagiosa, pode estar associada à artrite psoriásica, doenças cardiovasculares e síndrome metabólica. As formas mais comuns incluem psoríase em placas, gutata, invertida, pustulosa e eritrodérmica.
Os primeiros sinais podem aparecer como manchas ou placas avermelhadas, descamação esbranquiçada ou prateada, coceira, ressecamento, alterações nas unhas e sensibilidade ou ardor nas áreas afetadas. Fatores como estresse, infecções, uso de determinados medicamentos, traumas na pele (fenômeno de Koebner), mudanças climáticas, álcool, tabagismo, obesidade, síndrome metabólica e alterações hormonais também desencadeiam ou agravam os sintomas.
O diagnóstico é clínico, baseado em exame detalhado da pele, couro cabeludo e unhas, histórico familiar, fatores desencadeantes e avaliação de queixas articulares. Em alguns casos, são necessários biópsia, exames laboratoriais ou de imagem. Escalas como PASI, BSA e DLQI ajudam a medir a extensão e gravidade das lesões, bem como o impacto na qualidade de vida.
Embora ainda não exista cura definitiva, os tratamentos evoluíram significativamente. Além de cremes e pomadas com corticoides, análogos da vitamina D, alcatrão e retinoides, há opções como fototerapia, medicamentos sistêmicos clássicos metotrexato, ciclosporina e acitretina e terapias modernas, incluindo imunobiológicos.
“Avanços recentes, como bimekisumabe e icotrokinra, ampliam a eficácia e a acessibilidade dos tratamentos. Hoje, muitos pacientes conseguem atingir a pele completamente limpa (PASI 100) ou quase limpa (PASI 90), mantendo remissão sustentada e melhorando significativamente a qualidade de vida”, explica Mazzutti.
Apesar dos avanços, sinais visíveis na pele e desinformação ainda alimentam preconceitos, como a falsa ideia de que a psoríase é contagiosa ou consequência de falta de higiene. “Esse estigma afeta diretamente a autoestima, a vida social e o desempenho profissional, gerando vergonha, autocrítica, ansiedade, insegurança e dificuldades em relacionamentos e no trabalho”, ressalta Ana Carolina.
Além do tratamento médico, hábitos saudáveis ajudam a reduzir crises e complicações, como hidratação diária da pele, cuidado com traumas, uso correto de produtos tópicos, alimentação equilibrada, controle de peso, prática regular de exercícios, sono de qualidade, manejo do estresse, evitar álcool e tabaco, monitoramento de comorbidades e adesão rigorosa ao tratamento.
“Alguns ainda veem a psoríase apenas como um problema estético, mas ela é uma doença inflamatória sistêmica e crônica, que afeta a pele, articulações e órgãos, além de provocar impactos psicológicos, como baixa autoestima, ansiedade e depressão. Por isso, o tratamento precisa ser integrado, combinando cuidados médicos, apoio psicológico, hábitos saudáveis e estratégias para reduzir o estigma, garantindo melhor qualidade de vida aos pacientes”, finalizam as dermatologistas.